Comprendre les termes utilisés par mon médecin
L’adénocarcinome du col utérin est un des deux types de cancers du col.
L’adénocarcinome in situ en est la forme précancéreuse qui est sans risque de dissémination ni de métastase.
Disposition anatomique particulière de la muqueuse glandulaire du col qui s’extériorise sur l’exocol et le vagin. Cette situation est souvent rencontrée après une exposition in utéro au Dilstilbène.
Ce résultat de frottis signifie: « Atypia of Glandular Cells », en anglais ou « atypies des cellules glandulaires ». Il s’agit d’anomalies des cellules glandulaires du col utérin qui nécessitent le recours à des examens spécialisés dont la colposcopie.
L’anatomo-pathologie est une discipline médicale consacrée à la description des organes malades (pathologiques) de notre organisme.
Il s’agit d’anomalie modeste des cellules de col utérin qui ne doivent pas inquiéter immédiatement mais justifie toutefois un contrôle. Ce contrôle peut se faire selon 3 mesures :
- la réalisation d’un test viral à la recherche de la présence de virus HPV à haut risque (test HPV ;
- la réalisation d’une colposcopie ;
- la répétition du frottis 6 mois plus tard.
Il s’agit du matériel chirurgical utilisé pour faire les conisations.
Un fil métallique par lequel passe un courant électrique permet de sectionner et d’enlever la partie malade du col de l’utérus.

Il s’agit d’un résultat de frottis dont la terminologie dérive de l’anglais qui signifie que les quelques anomalies des cellules ne permettent pas d’écarter une lésion grave. (H= haut grade). La colposcopie est indispensable.
Ce résultat de frottis signifie: « Atypical Squamous Cells of Undeterminated Significance », en anglais, ou « Anomalies des cellules du revêtement du col de signification indéterminée ». Il s’agit d’anomalie modeste des cellules de col utérin qui ne doivent pas inquiéter immédiatement mais justifie toutefois un contrôle. Ce contrôle peut se faire selon 3 mesures :
- la réalisation d’un test viral à la recherche de la présence de virus HPV à haut risque (test HPV ;
- la réalisation d’une colposcopie ;
- la répétition du frottis 6 mois plus tard.
Des cellules dites atrophiques peuvent être retrouvées sur le frottis, ce n’est pas grave.
C’est le reflet d’une muqueuse très fine.
L’atrophie est liée à une carence hormonale (ménopause).
Il s’agit d’anomalies des cellules glandulaires du col utérin qui nécessitent le recours à des examens spécialisés dont la colposcopie.
À la différence du frottis qui est un prélèvement de cellules, la biopsie est un prélèvement de tissu.
Elle permet de faire un diagnostic là où le frottis ne faisait qu’un dépistage. Les biopsies se font en consultation au cours d’un examen colposcopique.
Elles ne nécessitent pas d’anesthésie car le geste est le plus souvent indolore.
Elles occasionnent des saignements le plus souvent légers qui s’arrêtent naturellement.
On déplore toujours près de 3 000 nouveaux cas de cancer du col et 1 000 décès par an en France.
C’est un cancer lié à l’infection par papillomavirus (HPV) qui peut être évité par la vaccination associée au dépistage.
Il s’agit d’une tumeur maligne développée au niveau du col. Un cancer est formé d’une accumulation de cellules dont la croissance n’est plus contrôlée par l’organisme d’où l’apparition d’une tumeur (grosseur) qui peut s’étendre aux organes de voisinage ou à distance (métastases).
Le col est constitué d’un exocol composé d’un revêtement épidermoïde (malpighien) proche de celui de la peau et d’un endocol composé d’un revêtement glandulaire qui sécrète la glaire.
Cela donne lieu à deux types différents de cancer de col :
- le cancer épidermoïde le plus fréquent ;
- l’adénocarcinome.
Le cancer du col évolue silencieusement. Les symptômes sont tardifs : saignements spontanés ou provoqués par les rapports sexuels.
Synonyme de cancer.
Ce résultat de biopsie signifie qu’il existe des lésions situées sur le col de l’utérus dites « intra épithéliales », car elles restent strictement localisées dans l’épithélium.
Par définition, elles ne peuvent donc jamais donner de métastases.
Le diagnostic de CIN est fait grâce à la biopsie sous colposcopie qui est réalisée à la suite d’un frottis anormal.
On distingue 3 degrés de CIN selon leur gravité :
- le CIN1, simple expression de l’infection aux virus HPV,
- le CIN2,
- et le CIN3.
Toutes les CIN peuvent guérir spontanément, sans aucun traitement. Plus le degré de CIN est important (3 plus grave que 2…) plus les chances de guérison naturelle sont faibles et plus le risque d’évoluer vers le cancer du col de l’utérus augmente.
L’aggravation, quand elle survient, prend habituellement des années.
La classification actuelle regroupe les condylomes et les CIN1 dans un groupe dit « Lésions histologiques de Bas Grade » (LSIL) alors que les CIN2 et 3 appartiennent au groupe des « Lésions histologiques de Haut Grade » (HSIL). Les adénocarcinomes in situ font un groupe à part.
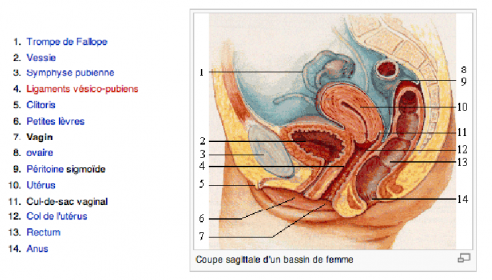
C’est la porte de l’utérus qui, à l’état naturel, est fermée, et qui va s’ouvrir à 10 cm lors de l’accouchement. Le col est visible au fond du vagin quand on met en place un spéculum. La patiente ne peut pas le voir. Par contre, elle peut le sentir en introduisant profondément un doigt dans le vagin : elle perçoit alors un relief dur et lisse.
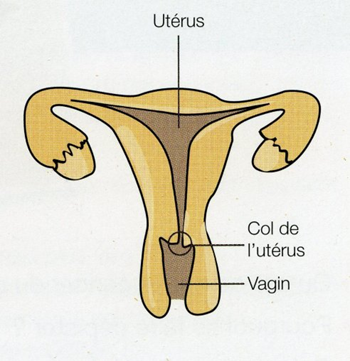
Le col est recouvert de 2 muqueuses (tissus) différentes :
- la muqueuse exocervicale située à la surface externe du col est constituée de cellules malpighiennes ou pavimenteuses (épithélium malpighien). Cette muqueuse tapisse aussi le vagin ;
- la muqueuse endocervicale située à l’intérieur du col est constituée de cellules glandulaires ou cylindriques (épithélium glandulaire) qui sécrète la glaire cervicale.
Ces deux sortes de cellules sont retrouvées et décrites sur le frottis.
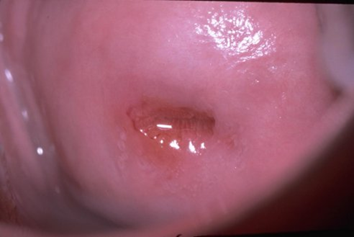
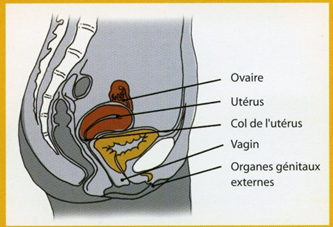
La colposcopie est un examen gynécologique, mais plus précis que l’examen habituel, destiné à observer le col de l’utérus et le vagin (scopie = regarder / colpos = vagin en grec).
Grâce à une loupe qui grossit et à des réactifs (acide acétique et iode), des images bien particulières apparaissent sur le col et permettent de diriger les biopsies.
Indications
Dans la majorité des cas, un examen colposcopique est déclenché en raison d’un frottis anormal. Exceptionnellement, on se sert de cette exploration pour suivre les résultats d’un traitement ou devant une infection. En aucun cas, la colposcopie ne remplace le frottis.
Principes
L’épithélium, c’est à dire les couches cellulaires de surface, qui recouvre le col de l’utérus, peut se perturber et devenir précancéreux. C’est à ce stade qu’il faut découvrir les anomalies (qui sont suspectées grâce au frottis). Mais les états précancéreux ne se voient pas à l’œil nu, c’est à dire au simple examen du col. Il faut des artifices pour mettre en évidence les zones pathologiques, puis examiner ces zones au fort grossissement avec une loupe binoculaire (c’est à dire dans laquelle on regarde avec les 2 yeux). Cette loupe s’appelle un colposcope.
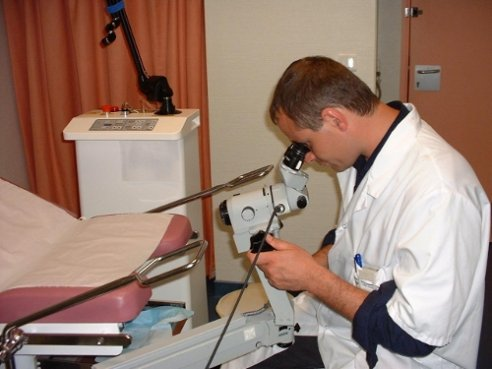
Méthodologie
Deuxréactifs sont utilisés pour « révéler » les zones pathologiques :
– l’acide acétique : très dilué, il ne provoque aucune brûlure. Il permet de blanchir les zones anormales (les zones précancéreuses sont en forte activité cellulaire et l’acide coagule en blanc les protéines de ces cellules) ;
– le Lugol, qui est de l’iode (donc le médecin doit être prévenu en cas d’allergie à l’iode). Ce produit colore en marron foncé les muqueuses normales, il ne colore pas les zones pathologiques.
Au total, une zone précancéreuse est dite « acidophile » car elle blanchit à l’acide acétique et « iodo-négative » car non colorée par le Lugol.
Technique
L’examen se fait au spéculum comme pour un examen gynécologique, mais le médecin regarde par l’appareil (colposcope) qui comporte plusieurs forces de grossissement. En badigeonnant le col avec les 2 réactifs cités ci-dessus, il repère les zones anormales.
En effet, des images bien spécifiques peuvent se dessiner : le colposcopiste saura reconnaître des zones faiblement perturbées, ou au contraire, retrouver des signes de gravité. Une fois bien identifiées et bien délimitées, ces zones seront prélevées par biopsie.
L’examinateur fera un schéma détaillé des constatations d’examen pour pouvoir bien suivre l’évolution si des contrôles ultérieurs sont nécessaires. La feuille du schéma est conservée dans le dossier médical.
L’examen colposcopique peut être fait à tout moment du cycle, mais impérativement en dehors de tout saignement (règles notamment).
Explications préalables
Afin que les femmes qui viennent faire un examen colposcopique soient bien informées sur cette exploration médicale gynécologique, la Société Française de Colposcopie et Pathologie Cervico-Vaginale a édité une « fiche d’information » avant une colposcopie :
« L’examen gynécologique et/ou vos frottis ont suggéré la présence d’anomalies du col utérin qui nécessitent un examen complémentaire appelé colposcopie. Ces anomalies ne sont pas nécessairement graves. Elles correspondent le plus souvent à des dysplasies ou lésions intra-épithéliales, lésions bénignes qui peuvent disparaître spontanément, persister ou s’aggraver.
Dans ces derniers cas, elles pourraient aboutir à un cancer du col, si elles ne sont pas traitées. Les dysplasies ne donnent aucun symptômes, ne se voient pas à l’œil nu, et ne peuvent être visibles qu’en observant le col de l’utérus avec un appareil grossissant et à l’aide de colorants : c’est la colposcopie.
La colposcopie est un examen indolore qui se déroule comme un examen gynécologique habituel, la durée de l’examen étant seulement un peu plus longue. La colposcopie permet de repérer les lésions et de faire, si nécessaire, une ou des biopsies, prélèvement d’un petit fragment de tissu qui sera analysé par le laboratoire. Ces prélèvements sont quasi indolores, mais peuvent entraîner un léger saignement.
Les résultats de la colposcopie sont immédiats. Toutefois, si une biopsie a été réalisée, la conclusion définitive et la décision de traitement n’interviendront qu’après le résultat du laboratoire. C’est pour cela que si une biopsie a été réalisée, vous devez contacter le médecin qui l’a effectuée ou celui qui l’a prescrite afin de connaître les résultats définitifs. N’oubliez pas que si le traitement d’une lésion devait intervenir, une fois celui-ci réalisé, une surveillance régulière doit être effectuée selon un rythme et une durée qui vous seront précisés par le médecin. »
s’agit d’une lésion viro induite dont la transmission la plus fréquente est le contact direct par la peau lors des caresses ou des rapports sexuels. L’infection se transmet du fait de l’existence de microtraumatismes (micro fissures invisibles) de la peau et des muqueuses. Une transmission indirecte de l’infection est possible par contact avec des objets contaminés et des vêtements ou dans certaines situations (Jacuzzi, épilation) ; il s’agit alors de contact non sexuel. Ceci explique l’inefficacité partielle du préservatif.
Le délai d’apparition entre le rapport sexuel à risque et l’apparition des condylomes est en général de trois semaines à un an, voir beaucoup plus long rendant souvent difficile la détermination de la date de contamination. Après un risque contaminant, la transmission de l’infection n’est pas systématique, car elle dépend de facteurs immunitaires individuels. Ainsi dans un couple l’un peut être porteur de condylomes génitaux et l’autre pas.
Les condylomes peuvent prendre différents aspects :
– Condylomes Plan (sans relief) situés sur le col ou le vagin n ;
– Condylomes acuminés ou Verrues génitales situés sur le col, le vagin, la vulve ou l’anus.
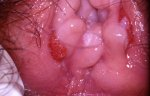
L’évolution des lésions se fait fréquemment vers la guérison spontanée en moins de 2 ans mais le caractère inesthétique et contaminant de ces lésions conduisent souvent à les traiter sans attendre. Le type du traitement destructeur des condylomes est adapté en fonction de la localisation, du nombre, du volume ou de la taille des lésions, en sachant que les récidives après traitement sont fréquentes.
Les HPV 6et 11 sont les principaux agents responsables des condylomes : La prévention repose sur la vaccination prophylactique par le biais de la vaccination.
L’examen du partenaire est justifié dans le cas des condylomes acuminés car ils sont particulièrement contagieux. Chez l’homme ils peuvent se localiser sur la verge, les bourses, autour et dans l’anus.
La conisation est un geste chirurgical simple qui consiste à enlever une lésion du col afin d’éviter de la laisser évoluer vers un cancer.
L’indication d’une conisation est posée après un bilan par colposcopie le plus souvent suite à un frottis anormal.
Principe
L’exérèse consiste à enlever un cône ou un cylindre de taille variable, la règle étant que l’exérèse ne doit pas être plus importante que nécessaire. Cela est déterminé par l’examen colposcopique juste avant le geste opératoire.
Technique
Le geste sera réalisé le plus souvent sous anesthésie locale (injection de Xylocaïne dans le col) ou plus rarement sous rachianesthésie voire sous anesthésie générale. L’instrument le plus souvent utilisé est une anse diathermique. Le temps opératoire est bref. Parfois, une mèche (pansement) intra-vaginale est laissée en place qui sera retirée quelques heures après. Selon les structures de soin, l’acte peut être fait en soins externes ou en hôpital de jour ; il ne nécessite qu’une simple surveillance des saignements éventuels dans les suites immédiates.
Résultats
L’examen anatomo-pathologique de la pièce opératoire permet de vérifier si la résection est passée en tissu sain. Le cône retiré est toujours analysé : si les bords de la pièce opératoire sont sains, cela signifie que toute la lésion a été enlevée, la conisation est dite « in sano ». Dans le cas contraire, elle est dite « non in sano ». Ceci n’impose pas toujours une nouvelle intervention mais une surveillance particulière.
Le plus souvent la conisation permet d’enlever la totalité de la lésion. Elle ne prétend pas éliminer la présence des virus HPV. De ce fait il existe 3 à 5 % de récidive ce qui explique la nécessité d’une surveillance prolongée.
Complications
Les complications du geste peuvent être à court ou à moyen terme :
– les complications à court terme sont représentées par des saignements peu abondants ou modérés pouvant durer plusieurs jours. En revanche, il est exceptionnel d’avoir une hémorragie abondante justifiant une nouvelle consultation. Les douleurs sont exceptionnelles ;
– les complications à moyen terme sont de deux ordres :
1/ une sténose (fermeture du col) qui peut gêner la surveillance ultérieur du col ;
2/ une augmentation du risque d’accouchement prématuré qui dépend de l’importance de la pièce opératoire.
La colposcopie préalable à tout acte chirurgical sur le col permet en particulier de définir la hauteur du cône afin d’éviter le plus possible les retentissements sur la grossesse.
Au total, la conisation est un geste chirurgical simple qui intervient dans la prévention du cancer du col de l’utérus. Les complications sont exceptionnelles et la surveillance post conisation doit être rigoureuse.

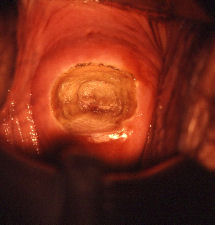
Schéma d’une conisation à l’anse diathermique
Elle se fait généralement par contact direct, donc lors des rapports sexuels ou des caresses des organes génitaux. La présence des Papillomavirus (ou virus HPV) est tellement répandue que la plupart des adultes sont contaminés dès le début de leur sexualité, même si une lésion n’est découverte que beaucoup plus tard.
Contamination par les Papillomavirus
Le délai de découverte des lésions du col justifie de faire un Dépistage de ces lésions par Frottis pendant de nombreuses années, même si en fait, le risque de lésion ultérieure est minime.
La contamination par voie indirecte est rare mais possible (prêt de sous-vêtements ou de maillot de bain à éviter).
Le préservatif, qui ne couvre pas la totalité des organes génitaux masculins, n’est pas suffisant pour éviter totalement cette contamination.
Curieusement, le nouveau-né est exceptionnellement contaminé pendant l’accouchement, même si sa mère est porteuse de lésions. Pendant la grossesse, il est protégé et ne risque pas d’être contaminé.
Contamination selon le type de lésion
L’infection à Papillomavirus est l’Infection Sexuellement Transmissible (IST) la plus fréquente. Il existe 2 variétés de lésions dont la contamination est bien différente, et dont le diagnostic exact et le traitement doivent toujours être établis lors d’une consultation chez un médecin:
– Les lésions planes (situées en général sur le col) sont de loin les plus fréquentes. La Réplication, c’est-à-dire la multiplication des virus, y étant très faible, la contamination d’un partenaire y est aussi très faible.
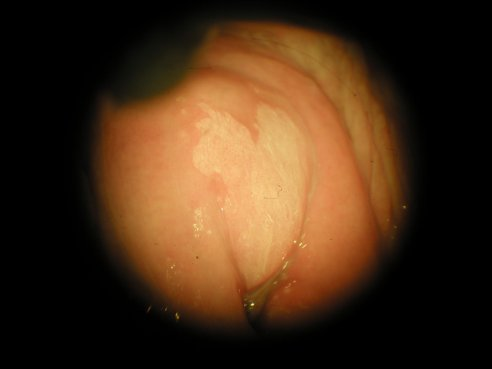
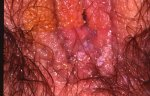
Figure 1
Lésion de bas grade, plane, blanche, située sur le col de l’utérus.
(L’orifice du col, de forme triangulaire, se trouve au milieu et en bas de l’image)
– Les lésions en relief sont différentes : elles sont le plus souvent externes chez l’un ou chez les deux partenaires, donc visibles. On les appelle aussi verrues, condylomes acuminés ou exophytiques, papillomes, ou encore « crêtes de coq » en raison de leur forme. Le risque de contamination de ces lésions en relief est important, car la réplication virale y est forte … mais elles sont, elles, toujours bénignes car dues à des HPV à « bas risque ».
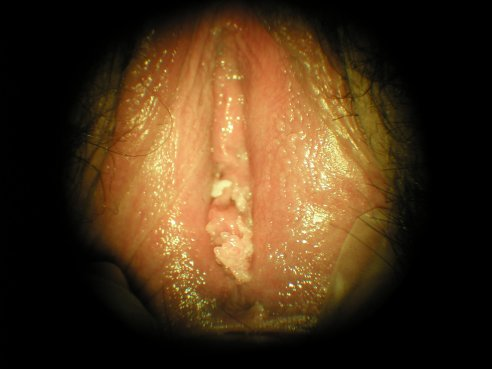
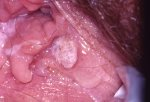
Figure 2
Condylomes vulvaires en relief, de couleur blanc rosé,
situés au milieu et en bas de l’image.
Attention, les petits grains brillants, dans la partie droite de l’image,
sont des « grains de Fordyce », normaux, et ne sont pas des condylomes.
C’est la partie principale de l’utérus, située au-dessus du col et qui accueille l’œuf puis l’embryon et enfin le bébé. Le cancer du corps de l’utérus n’est pas dû à l’HPV. Le frottis n’est pas une méthode de dépistage pour ce cancer.
Il s’agit d’une technique de traitement par le froid qui consiste à appliquer une pièce métallique refroidie grâce à l’émission d’un gaz. Ce traitement est pratiquement indolore, il peut parfois provoquer des sensations de chaud. On traite plutôt les condylomes acuminés externes ou les condylomes du col ou les ectropions.

Il s’agit d’un prélèvement de l’intérieur du col (endocol), réalisé avec une petite curette (espèce de mini cuiller au bord tranchant). Il peut être envisagé quand le frottis est anormal et qu’aucune anomalie n’est visible en colposcopie. Il peut donc soupçonner des anomalies cachées à l’intérieur du col.
Cet examen est le plus souvent inconfortable mais très bref: entre 15 et 30 secondes, environ.
Il s’agit d’une technique qui consiste à étudier au microscope les cellules, quelles qu’elles soient. Au niveau du col de l’utérus les cellules sont prélevées lors du frottis grâce à une brosse ou une spatule qui permet de récupérer la couche superficielle du tissu qui recouvre le col.
La cytologie permet de dépister les lésions précancéreuses et le cancer du col de l’utérus. Elle peut également dépister le cancer du vagin qui est beaucoup plus rare (dépistage).
Le dépistage est une stratégie qui permet de diagnostiquer des maladies le plus tôt possible, avant l’apparition de symptômes. Le dépistage existe pour de multiples maladies, plus particulièrement le cancer du col de l’utérus, le cancer du sein, le cancer colorectal (intestin).
En France, le dépistage du cancer du col utérin repose sur le prélèvement cervico-utérin (PCU) qui permet de réaliser un examen cytologique (analyse de l'aspect des cellules prélevées) et/ou un test HPV (recherche de la présence d'une infection à Papillomavirus Humain de haut-risque). Il est recommandé de commencer le dépistage à partir de 25 ans et jusqu’à 65 ans, que l’on soit vaccinée ou non. Les 2 premiers PCU sont faits à 1 an d’intervalle, et s’ils sont tous deux normaux, le rythme de surveillance est d’un frottis tous les 3 ans, puis tous les 5 ans après 30 ans. Le dépistage s’adresse à toutes les femmes ayant ou ayant eu des rapports sexuels. Il peut être effectué par un médecin spécialiste ou généraliste ou une sage-femme.
Synonyme de CIN (Cervical Intra-épithélial Néoplasia)
Terme utilisé pour caractériser des modifications bénignes de l’épithélium du col utérin.
La dystrophie n’est pas une lésion précancéreuse et ne nécessite aucun traitement particulier.
On appelle ectropion la présence à l’extérieur du col, de tissu glandulaire théoriquement situé à l’intérieur du col. C’est comme un glissement à l’extérieur du col de la muqueuse endocervicale. L’ectropion est banal chez la femme jeune, ce n’est pas une maladie. Il a tendance à disparaître avec l’âge, car le col veut naturellement remplacer ce tissu glandulaire qui est trop extériorisé par le tissu malpighien qui recouvre l’exocol (métaplasie). Il a tendance à s’accentuer pendant la grossesse car il est sous dépendance hormonale. Parfois, il peut être gênant et donner beaucoup de secrétions : on peut alors envisager de le traiter (électrocoagulation, cryothérapie). Mais toutes les secrétions excessives ne sont pas dues à un ectropion.
C’est une technique de destruction de la muqueuse du col utérin à l’aide d’une petite électrode à boule branchée sur un bistouri électrique à haute fréquence.
Indications
Il est plus concevable au 3e millénaire d’utiliser cette méthode comme traitement des lésions précancéreuses.
Les principales utilisations sont :
– les ectropions, lorsque qu’ils sont gênants ;
– l’électrocoagulation est utilisée en chirurgie pour effectuer des hémostases, c’est à dire arrêter des petits saignements superficiels.
Le principal risque est celui de provoquer une sténose cervicale.
Voir conisation
Le cancer du col de l’utérus est le deuxième cancer féminin dans le Monde. Il existe une grande inégalité de répartition de l’incidence selon les pays, au bénéfice des pays industrialisés. L’incidence varie de moins de 5 cas pour 100 000 femmes à plus de 85 cas pour 100 000 femmes (données standardisées sur l’âge) selon les pays.
Incidence du cancer du col en France
En France, l’incidence est estimée, et les chiffres sont en décalage de plusieurs années (à ce jour, seuls les chiffres de 2002 sont disponibles). Les dernières estimations de l’incidence du cancer du col de l’utérus avec 3300 nouveaux cas sont de 10,3 pour 100 000. En fait l’incidence du cancer du col de l’utérus n’a cessé de diminuer entre 1980 et 2000 avec un taux annuel moyen de décroissance de 2,88 %. Actuellement le cancer du col de l’utérus est le huitième cancer féminin en nombre de cas. Les carcinomes épidermoïdes représentent environ 80 à 90 % des lésions invasives. Dans 10 à 20 % des cas il s’agit d’adénocarcinomes développés à partir de la muqueuse cylindrique endocervicale.
Mortalité du cancer du col en France
Les cancers du col de l’utérus sont globalement de bon pronostic surtout lorsqu’ils sont traités à un stade précoce. A 5 ans et pour tous âges confondus, la survie relative est de l’ordre de 65 %. La mortalité a diminué en moyenne de 4,44 % par an entre 1980 et 2000. En 2002 avec 900 décès estimés par an le cancer du col se situe au 15° rang des causes de décès par cancer chez les françaises, mais il est au 2° rang des causes de décès par cancer chez les jeunes de moins de 45 ans.
Répartition en fonction de l’âge
L’âge médian de survenue du cancer du col de l’utérus est de 51 ans. En fait l’incidence du cancer du col de l’utérus augmente avec l’âge et atteint un plateau à partir de l’âge de 55 ans.
Une étude sur les tendances évolutives de l’incidence du cancer du col de l’utérus a montré que les taux spécifiques par âge des cancers invasifs ont principalement diminués entre 45 et 69 ans (la diminution de l’incidence atteignant 8 % par an).
L’infection à Papillomavirus et les autres factures de risques
L’infection persistante à papillomavirus humain oncogène (HPV) est le facteur de risque majeur du cancer du col de l’utérus. Cependant, ce facteur est nécessaire mais non suffisant (moins de 5% des femmes infectées par HPV 16 développeront un cancer du col au cours de leur vie). Dans la plupart des cas, les infections à HPV sont transitoires. En fait le cancer du col est d’origine multifactorielle avec l’intervention de multiples cofacteurs liés au terrain (déficit immunitaire), nutritionnel (tabagisme), infectieux (maladie sexuellement transmissible). Le principal facteur de risque de survenu du cancer du col est l’absence dépistage régulier par le frottis cervical.
Conclusion
En France le dépistage du cancer du col de l’utérus a contribué à la diminution de l’incidence et de la mortalité observée depuis plus de 20 ans. Son efficacité pourrait être améliorée en augmentant la participation des femmes.
Il s’agit du tissu qui tapisse l’intérieur du col.
Il est appelé cylindrique car composé de cellules dites cylindriques.
Cette muqueuse cylindrique est appelée aussi glandulaire car elle secrète du mucus (la glaire au moment de l’ovulation).
Les cellules cylindriques ou glandulaires sont habituellement retrouvées sur le frottis.
Ce tissu glandulaire n’est pas plat, il dessine des creux et des bosses appelées papilles. Il est parfois extériorisé au niveau de l’exocol et est alors visible lors de l’examen colposcopique. Quand il est très extériorisé sur l’exocol, on appelle cela un ectropion.
Il s’agit du tissu qui recouvre le col de l’utérus et le vagin.
Il est de couleur habituellement rose et ressemble beaucoup, à l’œil nu, à l’intérieur de la joue.
Au niveau du col, cet épithélium malpighien recouvre l’extérieur du col (exocol), alors que l’intérieur du col (endocol)est recouvert d’un épithélium dit cylindrique ou glandulaire. L’épithélium malpihgien est fait d’un empilement de cellules malpighiennes, (ou pavimenteuses) que l’on retrouve ainsi sur le frottis. Cet empilement de cellules n’est pas homogène : les cellules les plus profondes sont dites basales, Juste au-dessus, on retrouve des cellules parabasales, puis des cellules intermédiaires et à la surface de la muqueuse, des cellules dites superficielles. Ces cellules ont des formes différentes et peuvent être présentes sur le frottis.
C’est un examen cytologique de dépistage des lésions précancéreuses et cancéreuses du col de l’utérus et du vagin. Aujourd'hui c'est un terme qu'on ne devrait plus utiliser. On devrait plutôt parler de prélèvement cervico-utérin de dépistage.
Technique
La technique consiste, après pose d’un spéculum, à balayer (à frotter) le col de l’utérus avec une petite brosse ou une spatule. Le prélèvement doit être fait en dehors de la période de règles. Il est indolore et rapide. Il a permis de diminuer par deux le nombre de cancers du col depuis son introduction en France dans les années 60.
Il existe 2 sortes de frottis :
– le frottis dit conventionnel (le prélèvement est étalé sur une lame de verre) ;
– le frottis dit en phase liquide (le prélèvement est déposé dans un flacon de liquide conservateur).
Chaque méthode a ses avantages et ses inconvénients. Peu importe la méthode, l’essentiel est de faire des frottis régulièrement (tous les trois ans après deux frottis à un an d’intervalle normaux). Le frottis ne doit pas être confondu avec l’examen cytobactériologique de leuchorrhées.
Expression des résultats
Le cytologiste doit répondre à un certain nombre de critères (terminologie Bethesda) :
- frottis satisfaisant pour l’évaluation ;
- frottis normal ;
- frottis pathologique ;
- ASC-US ;
- ASC-H ;
- LSIL ;
- HSIL ;
- AGC ;
- évoquant un cancer.
Un frottis anormal justifie dans la grande majorité des cas une colposcopie.
Il s’agit d’une bactérie qui existe à l’état normal dans le vagin, mais en très faible quantité. Sa présence peut être signalée sur le frottis. Elle entraîne des anomalies cellulaires dénommées « Clue Cells » (cellules cloutées). Elle n’est pas synonyme de maladie. C’est le médecin qui juge selon la situation, si un traitement est utile ou non.
C’est un test viral plus sophistiqué qui permet d’identifier précisément le type de virus présent dans le prélèvement qui peut être une cytologie ou une histologie en sachant que le virus le plus agressif est l’HPV 16 –test HPV).
C’est l’étude microscopique des tissus de notre organisme. A La différence de la cytologie qui n’est que le reflet superficie de l’épithélium, on dispose d’une épaisseur de tissu à analyser. Le fragment de tissu est obtenu par biopsie ou conisation et déposé dans un flacon de formol. Il est ensuite coupé en fines tranches et analysé par le médecin spécialiste en anatomopathologie.
HPV est l’abréviation de PapillomaVirus Humain : famille de virus très fréquents dans l’environnement à l’origine d’infections qui passent le plus souvent inaperçues. Certains virus HPV se transmettent par voie sexuelle. 80% des femmes ayant des rapports sexuels rencontreront au moins une fois un ou des HPV à tropisme génital. Un petit nombre de ces virus sont agressifs, à l’origine de cancers du col de l’utérus : Ce sont les HPV « à haut risque » et tout particulièrement les HPV16 et HPV18.
Environ 45 types d’HPV peuvent infecter l’épithélium revêtant les muqueuses ano-génitales n’entrainant aucune lésions visibles au frottis (porteur sain). Ils peuvent être à l’origine de proliférations épithéliales bénignes, comme les verrues ano-génitales (condylomes acuminés) ou les lésions planes de bas grade du col de l’utérus (LSIL), condylome plan, CIN 1).
Mais une quinzaine de ces HPV génitaux peuvent aussi induire des lésions précancéreuses (HSIL) ou des cancers.
L’identification des différents HPV repose sur la détection par des tests de biologie moléculaire (test viral).
POUR EN SAVOIR PLUS…
Les HPV à bas risque ou à haut risque
La quinzaine d’HPV dits « à haut risque » est responsable de la quasi-totalité (plus de 95 %) des cancers du col utérin et deux d’entre eux, l’ HPV16 et l’HPV18, d’environ 70 % de ces cancers. Les HPV « à haut risque » (essentiellement l’ HPV16) sont aussi associés des cancers du vagin et de la région anale et à environ 40% des cancers de la vulve et du pénis et près de 20 % des cancers de l’oropharynx.
Les autres HPV génitaux (les plus nombreux) représentent des types « à bas risque » car ils ne sont pas, en général, associés au développement de cancers. Les principaux sont l’ HPV6 et l’ HPV11, agents les plus fréquents des verrues ano-génitales féminines et masculines.
Histoire naturelle de l’infection
L’infection est très fréquente chez les jeunes. Elle est le plus souvent silencieuse. 90 % des femmes vont spontanément éliminer le virus (clearance) dans un délai de 1 à 2 ans grâce à la réponse de leur système immunitaire. Celui-ci peut être perturbé par la consommation de tabac entrainant une persistance du virus. Au cours de la vie une réactivation est possible en cas de baisse significative des défenses immunitaires. L’infection masculine est tout aussi fréquente. Toutefois la clearance chez l’homme paraît plus rapide.
La persistance de l’infection par HPV16, HPV18 ou d’autres HPV à haut risque, comme les HPV31, 33, 45, 52 et 58, est nécessaire pour qu’une lésion précancéreuse se développe et se transforme en un cancer invasif, en général, après un délai de 10 à 20 ans.
C’est l’infection par l’ HPV16 (à l’origine de plus de 50 % des cancers cervicaux) qui confère le risque le plus élevé. En effet il participe à la transformation des cellules du col utérin (intégration du virus dans l’ADN cellulaire), première étape de l’évolution vers un cancer.
En cytologie, sur le compte-rendu de frottis, HSIL signifie la présence d’anomalies importantes des cellules qui correspondent le plus souvent en histologie à une lésion CIN2 ou 3. Il est indispensable de faire une biopsie sous colposcopie après ce type de résultat.
En histologie, sur le compte rendu des biopsies, HSIL regroupe les lésions tissulaires en rapport avec des lésions précancéreuses directes: CIN2, CIN3. Les adénocarcinomes in situ sont à part.
Le risque évolutif vers le cancer fait proposer d’emblée un traitement adapté. Dans certaines situations (femme jeune n’ayant pas d’enfant) une surveillance rapprochée peut se discuter.
C’est une intervention chirurgicale qui consiste à enlever l’utérus. Le plus souvent, cette intervention se fait par les voies naturelles, c’est- à-dire par le vagin.
Ainsi, on peut dans la majorité des cas éviter la cicatrice abdominale qui est plus douloureuse. Parfois le chirurgien ne peut malheureusement pas y parvenir et est obligé, pour des raisons anatomiques ou en fonction des antécédents chirurgicaux de la patiente, de passer par « en haut ».
Dans d’autres cas, il est obligé de faire une coelioscopie en même temps.
L’hysterectomie est dite « totale » quand on enlève la totalité de l’utérus, le col et le corps ; elle est dite « subtotale » quand on laisse le col en place. Enfin, elle peut être « interannexielle » quand on laisse les annexes, c’est-à-dire les trompes et les ovaires.
C’est la « frontière » entre l’épithélium malpighien (ou pavimenteux ou squameux) et l’épithélium cylindrique (ou glandulaire), la rencontre entre 2 tissus de nature différente. La jonction est dite pavimento-cylindrique ou squamo-cylindrique. C’est l’endroit le plus vulnérable du col, son « talon d’Achille », car c’est là que le virus HPV va pénétrer dans les tissus. C’est l’endroit où commencent toutes les lésions virales : c’est le point de départ d’éventuelles lésions précancéreuses. C’est à cet endroit que les lésions sont les plus graves car les plus anciennes. Il est essentiel pour le médecin de pouvoir voir cette ligne car habituellement c’est là que siège la lésion la plus sévère.
Il s’agit de cellules malpighiennes (donc de l’exocol, col utérin) modifiées par le virus HPV. Elles sont retrouvées sur le frottis.
Leur présence traduit simplement l’existence d’une infection virale à HPV.
Le laser (acronyme : Light Amplification by Stimulated Emission of Radiation) repose sur l’émission d’un rayon lumineux à forte puissance thermique qui fait éclater les cellules. Suivant le degré de focalisation du rayon et de sa puissance on obtiendra un effet de section (comme un bistouri) ou de destruction (vaporisation).
En gynécologie on utilise le laser CO2.
Techniques, indications
Le Laser est utilisé comme traitement des lésions génitales dans des indications très précises après bilan colposcopique.
La destruction au laser, par vaporisation, ne permettant pas une analyse histologique, cette technique est majoritairement réservée aux pathologies mineures (condylomes, lésions de bas grade), quelles que soient leurs localisations). La lésion part en fumée. Au niveau du col et du vagin, le traitement est peu ou pas douloureux et ne nécessite pas d’anesthésie. Au niveau externe, (vulve, périnée, anus…), il est indispensable de réaliser une anesthésie locale ou générale selon l’importance des lésions.
Le laser, en section, peut permettre la réalisation de conisation.
La cicatrisation est le plus souvent de très bonne qualité.
Ce terme de « lésions de bas grade » est en général réservé à la découverte sur un Frottis d’anomalies minimes des cellules du col de l’utérus ou du vagin. Ces lésions, bien sûr dues aux Papillomavirus, sont le plus souvent situées sur le col de l’utérus, planes et bénignes au début de leur évolution. Ces lésions sont visualisées par la Colposcopie, qui consiste à regarder, avec une loupe spéciale et des colorants, le col et le vagin. Le diagnostic est établi par une ou des Biopsies, et le diagnostic définitif est alors celui de Condylome plan (appelé aussi CIN1 ou Dysplasie légère).
Elles sont de grade 1, donc bénignes au début de leur évolution, mais sont souvent dues à des HPV à « haut risque », ce qui veut dire qu’une fois le diagnostic établi, elles doivent au minimum être surveillées. Leur évolution est variable et dépend du type de virus en cause et des défenses immunitaires personnelles. Il peut y avoir régression voire disparition de la lésion, persistance ou aggravation en lésion de haut grade. Cette surveillance se justifie par la disparition spontanée possible d’une lésion de bas grade et, en cas de persistance, par sa lenteur d’évolution en cancer (10 à 20 ans en moyenne). La surveillance se fait par Frottis, Colposcopie et parfois Test HPV à la recherche des virus directement.
Ce terme devrait être réservé à la découverte sur frottis d’anomalies marquées et pouvant correspondre à des lésions précancéreuses lors du diagnostic histologique (CIN de grade 2 ou Dysplasie moyenne et CIN3 ou Dysplasie sévère). Le diagnostic doit être établi par Colposcopie, suivie de Biopsie s’il existe une lésion.CIN est l’abréviation anglaise de Cervical Intra-Epithelial Neoplasia : dans ce cas, « neoplasia » est à traduire par Dysplasie ou lésion précancéreuse. Il ne s’agit pas d’un cancer.
Les CIN2 et 3 sont en principe dues à des Papillomavirus à haut risque. Par leur nature, elles montrent leur tendance à l’aggravation (même si une régression spontanée est encore possible à ce stade, quoique rare). Donc, sauf exception, elles ne devraient pas être surveillées. Elles sont à traiter en général par Exérèse (c’est-à-dire ablation) et Analyse histologique de la partie retirée. Pour le Col, cette exérèse s’appelle conisation ou exérèse à l’anse diathermique.
Les leucorrhées sont des secrétions naturelles et normales appelées communément pertes blanches, qui proviennent à la fois de l’utérus, du col de l’utérus, et du vagin. Leur modification peut traduire une infection.
Le médecin peut être amené à les prélever à la recherche de bactéries ou de champignons.
Ce prélèvement est appelé examen cyto-bactériologique de leucorrhées ou prélèvement vaginal (PV). Ce prélèvement ne doit pas être confondu avec le frottis. Ces 2 examens sont, en effet, totalement différents : recherche d’une infection bactérienne ou mycosique pour l’examen de leucorrhées, dépistage du cancer du col pour le frottis.
C’est la « frontière » entre l’épithélium malpighien (ou pavimenteux ou squameux) et l’épithélium cylindrique (ou glandulaire), la rencontre entre 2 tissus de nature différente. La jonction est dite pavimento-cylindrique ou squamo-cylindrique. C’est l’endroit le plus vulnérable du col, son « talon d’Achille », car c’est là que le virus HPV va pénétrer dans les tissus. C’est l’endroit où commencent toutes les lésions virales : c’est le point de départ d’éventuelles lésions précancéreuses. C’est à cet endroit que les lésions sont les plus graves car les plus anciennes. Il est essentiel pour le médecin de pouvoir voir cette ligne car habituellement c’est là que siège la lésion la plus sévère.
En cytologie, sur le compte-rendu de frottis, LSIL signifie la présence d’anomalies mineures des cellules qui témoignent d’une infection virale à HPV (Koïlocyte). Il s’agit d’anomalies modestes des cellules de col utérin qui justifient toutefois un contrôle. Ce contrôle peut se faire selon deux mesures :
- la réalisation d’une colposcopie,
- la répétition du frottis 6 mois plus tard.
En histologie, sur le compte rendu des biopsies, LSIL regroupe des lésions tissulaires en rapport avec l’infection à HPV : les condylomes et les CIN1. Leur faible risque évolutif fait proposer une surveillance plutôt qu’un traitement destructeur immédiat, tout particulièrement chez la femme jeune. On peut considérer que ces LSIL histologiques ne sont pas des lésions précancéreuses.
Les tissus recouvrant le col sont en perpétuel renouvellement tout au long de la vie.
La métaplasie est un phénomène naturel de réparation tissulaire qui consiste au remplacement des cellules glandulaires (de l’endocol) par des cellules malpighiennes (de l’exocol).
Cette métaplasie a pour finalité en quelque sorte de remettre « les tissus à leur place », en rapprochant l’épithélium malpighien de l’exocol plus près de l’orifice anatomique du col.
Les cellules de réparation ont un aspect particulier et sont retrouvées sur le frottis. Leur présence est tout à fait normale. Elles sont appelées cellules métaplasiques.
Synonyme de cancérigène : cela peut donner un cancer, ce n’est pas une fatalité. (par exemple, le tabac est cancérigène, mais tous ceux qui fument ne font pas de cancer).
C’est le nom d’une protéine qui peut être retrouvée dans les cellules du col utérin. Sa présence traduit la présence du virus HPV à haut risque. Si elle est présente en grande quantité, on parle de surexpression de la protéine p16. La recherche de cette protéine peut être une aide au diagnostic de dysplasie.
Le périnée est l’ensemble des parties molles fermant le petit bassin, situé à la base du bassin, sous la cavité abdominale. Il est constitué de nombreux muscles (obturateur interne, élévateur de l’anus, muscle transverse), et est traversé par l’anus et les organes uro-génitaux.
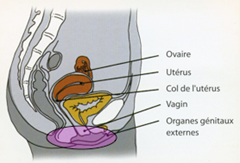
La prévention se décline en :
– prévention primaire (vaccination HPV) ,
– prévention secondaire (dépistage, frottis et test HPV).
Il s’agit d’une exérèse localisée centrée sur la lésion faite à l’anse diathermique

Rétrécissement.
L’orifice externe du col peut se sténoser , soit après un traitement, chirurgical le plus souvent, soit naturellement ,avec l’âge.
Cela peut compliquer la réalisation des frottis.
Il existe deux sortes de surveillance :
– Hors traitement (ou avant traitement s’il s’avère nécessaire par la suite).
– Et après traitement, réalisé soit par destruction soit par exérèse (c’est-à-dire ablation).
Dans les deux cas, il s’agit d’une Surveillance effective à dates prédéfinies, et non d’une absence totale de contrôle, pour pouvoir traiter dès que possible en cas d’apparition (ou de réapparition) d’une lésion précancéreuse.-
La surveillance hors traitement ne se fait que pour les lésions de bas grade planes (appelées aussi CIN1 ou condylomes plans) pendant une période de 18 mois maximum. Les lésions de haut grade (CIN2 et 3) et les lésions en relief (verrues) ne sont pas surveillées car elles doivent en principe être traitées assez vite. Cette surveillance se justifie par la disparition spontanée possible d’une lésion de bas grade et, en cas de persistance, par sa lenteur d’évolution en cancer (10 à 20 ans en moyenne).
– La surveillance après traitement se justifie car les lésions à Papillomavirus peuvent récidiver, le plus souvent dans les 2 premières années après le traitement. Le traitement de la lésion n’élimine pas le virus du corps. Le virus reste « endormi » comme les virus des autres maladies virales attrapées dans notre vie, et peut donc se « réveiller » et se multiplier à nouveau si les conditions lui sont favorables, déclenchant une nouvelle lésion. A titre d’exemple, le tabagisme, en multipliant par 10 la charge virale du Papillomavirus sur le col, est l’une des causes les plus importantes de récidive des lésions.
– L’évolution de toutes ces lésions ano-génitales à Papillomavirus (disparition, persistance, aggravation ou réapparition après traitement), dépend du virus et des défenses immunitaires personnelles.
– Selon les cas, les examens demandés pour exercer cette surveillance peuvent être Frottis, Colposcopie avec ou sans Biopsie ou parfois Test HPV (à la recherche du virus).
Il s’agit d’un examen de laboratoire (biologie moléculaire) qui permet, à partir d'un prélèvement cervico-utérin, de mettre en évidence une infection par le virus HPV. Lorsque ce test est positif, c’est qu’il existe un HPV dit à haut-risque, c’est à dire capable de déclencher des lésions du col utérin.
Principe du test
Le virus HPV est un virus constitué d’un ADN circulaire, que l’on est capable de dépister par une technique de biologie moléculaire qui s’appelle aujourd’hui : Hybride Capture II.
Comme il existe de nombreux virus HPV mais que seuls quelques-uns sont dits oncogènes, c’est à dire capable de déclencher des dysplasies et des cancers du col, le test recherche 13 de ces virus oncogènes (HPV 16,18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68).
S’il est positif, c’est que le col est infecté par un de ces 13 virus sans savoir très exactement lequel.
Il s’agit de tests qui recherchent la présence du ou des virus HPV sur le col (ADN ou ARN viral). Ils peuvent être réalisés à partir du frottis si celui-ci a été fait en phase liquide. Dans le cas contraire un nouveau prélèvement sera nécessaire.
L’objectif de ces tests est d’identifier les patientes porteuses d’un virus HPV à haut risque (HPV HR) qui pourrait induire l’évolution vers une lésion pré cancéreuse ou cancéreuse.
Plusieurs sortes de tests existent. Certains détectent la présence d’un ou de plusieurs types d’HPV HR sans en préciser le type, d’autres permettent d’identifier spécifiquement la présence ou non d’un HPV16, HPV18 ou autres HPV à haut risque, non 16 et non 18.
Par sa grande sensibilité, ce test remplacera peut-être un jour le frottis cytologique de dépistage (évaluation en cours).
Le cancer du col et les lésions précancéreuses, mais aussi d'autres cancers (vulve, vagin, anus, verge cavité oto-pharyngée) sont dus aux papillomavirus (HPV). La vaccination dirigée contre ces virus permet d’empêcher l’apparition de ces lésions. Il existe de nombreux types de virus HPV dont certains sont plus agressifs. La vaccination cible tout particulièrement ces HPV les plus agressifs responsables de plus de 80 % des cancers du col dans le monde.
Il s’agit d’une vaccination préventive et non d’un traitement pour une lésion déjà présente.
Aujourd'hui il est recommandé de vacciner toutes les jeunes filles et les jeunes garçons de 11 à 14 ans avec une possibilité de « rattrapage » jusqu'à 19 ans.
La vaccination est remboursée à 65 % dans le cadre des recommandations.
Vaccin prophylactique
Tous les vaccins prophylactiques empêchent la survenue de la maladie.
Le vaccin HPV protège des infections dues aux HPV les plus fréquemment retrouvés dans les lésions précancéreuses et cancéreuses du col de l’utérus : à savoir l’HPV16 et l’HPV18.
Il existe 2 sortes de vaccin prophylactique :
Gardasil® : vaccin quadrivalent qui protège des maladies dues à l’ HPV 16, 18, 6 et 11. Ces deux derniers virus ne donnent pas de lésions précancéreuses ou cancéreuses mais ils sont responsables des verrues génitales ou condylomes acuminés.
Cervarix® : vaccin bivalent qui protège des lésions dues au 16 et au 18.
Ces deux vaccins sont très efficaces et bien tolérés mais ils ne protègent pas de tous les cancers. On estime qu’environ 70 % des cancers sont dus au 16 ou au 18.
La vaccination ne dispense pas de poursuivre la réalisation des frottis.
La vaccination est recommandée préférentiellement entre 11 et 14 ans, avant le début de la vie sexuelle. L ‘efficacité sera alors maximale car on est sûr de ne pas avoir encore rencontré le virus. La vaccination est toutefois possible et recommandée en rattrapage jusqu’à 19 ans révolus. Elle est toujours bénéfique. Selon l’âge auquel se fera la vaccination, il faudra faire 2 ou 3 injections. Aucun rappel ne semble nécessaire à ce jour. Dans de nombreux pays, la vaccination se fait à l’école ce qui permet de vacciner beaucoup de jeunes filles. L’effet favorable de la vaccination commence à se voir dans les pays où on vaccine beaucoup. La France a beaucoup de retard en ce domaine car la vaccination HPV (comme d’autres vaccins) est très critiquée dans notre pays.
Vaccin thÉrapeutique
Il s’agit d’un vaccin « médicament » qui devrait permettre aux patientes porteuses de virus 16 et/ou 18 de s’en débarrasser. Ce vaccin est actuellement à l’étude. Aujourd’hui, nous ne disposons d’aucun traitement permettant d’éliminer le virus.
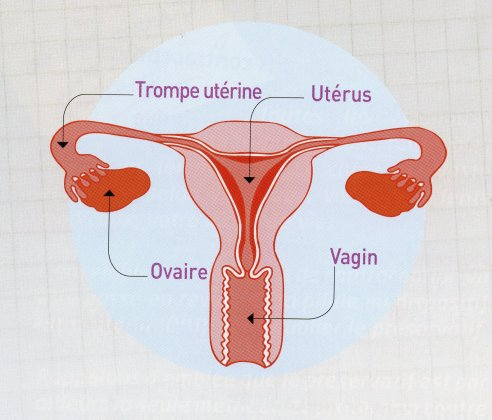
Le vagin est un tractus tubulaire qui relie l’utérus à l’extérieur du corps. Le vagin est une cavité virtuelle. L’orifice du vagin se trouve dans le vestibule de la vulve, en arrière du méat urinaire. Le vagin monte vers l’utérus ; le cul-de-sac vaginal entoure le col de l’utérus. Il est long de 10 à 12 cm. Sa paroi est constituée de muscles lisses avec en surface un épithélium stratifié épais appelé pavimenteux ou malpighien.
Les verrues vulvaires à HPV touchent en moyenne 2% des femmes. Elles sont dues à des HPV dits « à bas risque » (d’aboutir un jour à un cancer). Il s’agit le plus souvent, mais pas toujours, des HPV6 et 11. Ces verrues sont donc bénignes, mais très contagieuses, et leur localisation externe ne permet pas une protection du partenaire masculin en cas d’utilisation de préservatif.
Les verrues vulvaires
Les verrues vulvaires sont connues depuis l’antiquité et portent des noms différents : Condylomes acuminés, ou exophytiques, Papillomes, « crêtes de coq ». Ce sont des excroissances qui peuvent toucher toutes les régions de la vulve et même autour de la vulve (Pubis, Anus et région péri-anale). Elles peuvent être uniques ou multiples, à développement parfois très rapide. Leurs couleurs varient aussi : parfois blanches ou blanc rosé, elles peuvent aussi être grises, voire presque noires.
Différentes sortes de verrues vulvaires
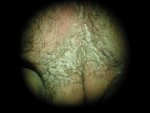
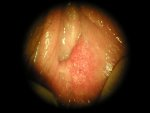
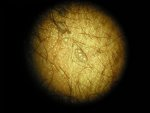
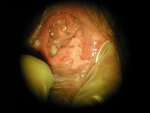
Conduite à tenir
Le risque de Contamination et de Multiplication appelle une Consultation médicale rapide, si possible chez un Gynécologue ou un Dermatologue, pour faire le bilan des verrues et des IST associées et recevoir quelques conseils d’Hygiène :
– Eviter rasage et épilation durant le temps du traitement pour éviter les effractions cutanées qui laissent pénétrer le virus.
– Traiter une mycose associée, source de grattage, ce qui est fréquemment le cas.
– Prévoir un lavage des mains, chaque fois que les verrues ont été touchées, pour éviter une auto-contamination.
– Prévoir un Frottis pour dépister les lésions cervicales. Et faire le Bilan actuel des lésions externes, vaginales et cervicales pour choisir le traitement le plus adapté.
– Prévenir le (ou les) partenaires.
Traitement des verrues vulvaires
À l’heure actuelle, il n’existe pas de médicaments qui éliminent le virus. Le traitement des verrues repose donc uniquement sur la destruction des lésions pour limiter ou stopper leur multiplication et le risque de contamination. Il existe 2 médicaments à appliquer soi-même (Condyline® et Aldara®), et des moyens de destruction utilisés par le médecin (Cryothérapie, Electrocoagulation, Laser CO² et Chirurgie). Le traitement des condylomes est adapté en fonction du nombre, du volume ou de la taille des lésions, en sachant que les médicaments ont une action moins rapide mais aussi moins douloureuse. Les récidives après traitement sont fréquentes, quel que soit le traitement. La prise en charge efficace comprend donc non seulement le traitement des condylomes afin de réduire dans le même temps le risque de transmission, mais aussi un contrôle après traitement.
Voir HPV
La vulve, organe génital féminin externe, est constituée des grandes lèvres, des petites lèvres, du clitoris et du vestibule. Elle est limitée en avant par le pubis, en arrière par l’anus, sur les côtés par les plis cruraux et en haut par l’hymen.Les grandes lèvres fusionnent en avant, au niveau du pubis formant la commissure labiale antérieure et en arrière formant la fourchette. Entre la fourchette et l’orifice vaginal se trouve une zone déprimée appelée la fossette naviculaire.
Les grandes lèvres sont constituées de tissu conjonctif, de tissu adipeux et de fibres musculaires lisses. Elles sont recouvertes par de la peau (épithélium malpighien ou pavimenteux, kératinisé). Dans le tissu sous-cutané, il y a de nombreux follicules pileux, des glandes sébacées et des glandes sudoripares.
Les petites lèvres sont plus petites et plus fines. Leur taille varie d’une femme à l’autre. Leur partie antérieure se divise en deux. Une partie recouvre le clitoris et forme le prépuce, l’autre forme en arrière le frein du clitoris. Les petites lèvres sont constituées d’un tissu conjonctif dense. Elles ne contiennent ni tissu adipeux, ni follicules pileux ni glandes sudoripares. Les glandes sébacées sont par contre nombreuses dans la partie externe des petites lèvres. Ce sont les grains de Fordyce. La limite entre cette zone externe contenant les grains de Fordyce et la zone interne des petites lèvres s’appelle la ligne de Hart. En surface, les petites lèvres sont revêtues par un épithélium malpighien qui contient en surface beaucoup moins de kératine que celui des grandes lèvres.
Le clitoris correspond embryologiquement à la partie dorsale du pénis. C’est un organe érectile constitué de deux corps caverneux contenant de nombreux vaisseaux. En surface, il y a de nombreuses terminaisons nerveuses appelées corpuscules de Meissner.
Au niveau du vestibule, de chaque côté du méat urinaire, se trouve l’abouchement des canaux excréteurs des glandes de Skene et plus en arrière, à hauteur de la fossette naviculaire, celui des glandes de Bartholin.
Selon le degré de modifications tissulaires visibles en colposcopie, en particulier à la jonction, on parlera :
– de transformation atypique de grade 1 (Tag1) qui peut correspondre soit à une banale cicatrice (dystrophie) soit à une infection virale non compliquée.
– de transformation atypique de grade 2 (Tag2), si les modifications sont plus importantes, qui peut traduire une lésion plus grave : lésion précancéreuse.
C’est tout l’intérêt de la colposcopie, repérer les tissus les plus malades afin de les prélever pour les analyser. (biopsie).
C’est l’endroit du col où se produit la métaplasie (la réparation tissulaire). Il s’agit d’un processus naturel. Cette zone est primordiale à repérer en colposcopie (jonction).
Important : Les renseignements que vous trouverez sur ces pages sont des informations médicales et scientifiques qui ne remplacent pas la consultation auprès de votre médecin ou de votre spécialiste.
